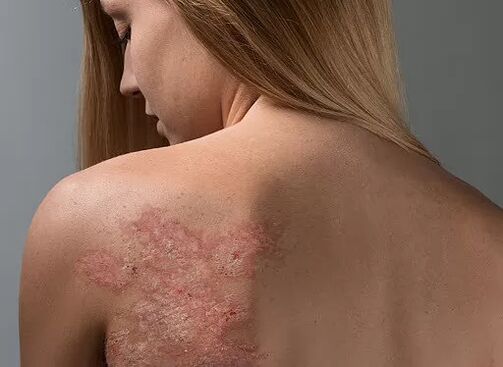
Au cours de la dernière décennie, les médecins ont constaté une forte augmentation de l’incidence du psoriasis. La maladie s'accompagne d'une inflammation interne, constitue un processus chronique et ne conduit pas à une guérison complète. Le traitement et la prévention des complications comprennent des médicaments, un régime alimentaire et l'utilisation de remèdes populaires naturels.
Nature et histoire du psoriasis
Les premières mentions des symptômes d'une maladie de peau se trouvent dans les annales des guérisseurs de l'Égypte et de l'Inde anciennes. Elle a été décrite en détail par Hippocrate, qui a donné le nom de « psore » aux plaques rouges et aux papules présentes sur le corps. Au Moyen Âge, elle a longtemps été considérée comme une forme de lèpre dangereuse, c'est pourquoi les patients cachaient l'inflammation afin d'éviter un traitement obligatoire.
Le psoriasis a été identifié pour la première fois comme une maladie distincte en 1841 par le dermatologue et scientifique allemand Ferdinant von Hebr. Il a mené une étude approfondie d'échantillons épithéliaux et a décrit en détail toutes les étapes et tous les types de processus inflammatoires. Son disciple Jean Louis Alibert associait la maladie à une forme spécifique d'arthrite.
Des recherches détaillées sur le psoriasis ont commencé au 20e siècle. Grâce à de meilleurs équipements et optiques, les médecins ont découvert que les processus de régénération et de desquamation de la peau sont accélérés de 8 à 10 fois pendant la maladie. Ils ont séparé la pathologie de la dermatite et ont prouvé son caractère auto-immun.
Ces dernières années, les principaux facteurs augmentant le risque de psoriasis ont été identifiés. Mais les médecins continuent de rechercher les causes de la maladie ; L'influence de l'immunité et de l'hérédité est prise en compte. À ce jour, des centaines de médicaments ont été développés pour le traitement, mais aucune méthode ne soulage définitivement le patient du problème.
Principales causes du psoriasis
Chez une personne en bonne santé, le processus de renouvellement de la couche supérieure du derme prend 21 à 30 jours. Pendant ce temps, la cellule se crée, grandit, remplit des fonctions de base et meurt pour laisser la place à une nouvelle. Sous l'influence de facteurs négatifs du psoriasis, le processus s'accélère plusieurs fois et ne dure pas plus de 5 à 6 jours.
La plupart des dermatologues pensent que les maladies auto-immunes sont la principale cause de la maladie. Pour des raisons inconnues, le système immunitaire humain commence à attaquer ses propres cellules cutanées, déclenchant ainsi un processus inflammatoire. Ils n'ont pas le temps de mûrir et sont arrachés aux couches les plus profondes, créant des plaques qui démangent.
Parmi les principales causes et facteurs provoquant le développement de la maladie :
- déclin de l'immunité;
- rhumes fréquents, ARVI ou grippe ;
- déséquilibre hormonal;
- pathologies de la glande thyroïde;
- hypothermie constante;
- travailler avec des produits chimiques;
- problèmes psychologiques, stress, troubles ;
- Consommation de drogues ou d’alcool.
Les développements scientifiques récents suggèrent plusieurs hypothèses sur les causes de la maladie. Ils sont basés sur des observations de différents groupes de patients :
- allergies cachées aux aliments, aux médicaments ou à des facteurs environnementaux ;
- Infections et foyers d'inflammation dans les organes internes ;
- Perturbation des processus métaboliques qui altèrent la régénération des tissus ;
- présence de parasites;
- Psychosomatique.
Le psoriasis est souvent héréditaire. Si les deux parents sont porteurs du gène, le risque de développer une pathologie augmente jusqu'à 50 %. Dans la plupart des cas, les premières manifestations de la maladie sont observées pendant la puberté et la formation finale du corps - entre 15 et 20 ans.
De nombreux patients parviennent à éviter les symptômes douloureux grâce à un régime alimentaire et à un mode de vie sain. Cependant, les médecins identifient plusieurs facteurs pouvant conduire à des exacerbations et à des rechutes fréquentes :
- fumer;
- maladies infectieuses de la peau;
- les effets secondaires de certains médicaments ;
- complications après vaccination;
- tanné;
- situations stressantes.
Dans la plupart des cas, la survenue du psoriasis est une combinaison de plusieurs facteurs. Elle s'aggrave après une bronchite ou une amygdalite, dans le traitement de laquelle des antibiotiques ont été utilisés. Elle est toujours associée à une diminution de l’immunité et à un affaiblissement de l’organisme.
Complications dangereuses du psoriasis
Les démangeaisons, les brûlures et les plaques cutanées ne sont pas les seules manifestations. Le processus inflammatoire peut affecter les organes et systèmes internes et se propager aux articulations. La teneur en toxines dans le sang augmente constamment et perturbe les processus métaboliques.
Le principal problème du psoriasis avancé est le développement de l’arthrite. Elle est diagnostiquée chez 15 à 20 % des patients à différents stades et évolue avec des rechutes fréquentes et une inflammation articulaire douloureuse. Le plus souvent, le processus affecte les doigts et les orteils, les chevilles, les genoux et les articulations de la hanche.
Les autres complications du psoriasis comprennent :
- érythrodermie avec lésions cutanées étendues ;
- acuité visuelle réduite;
- expansion des cavités cardiaques;
- maladie du rein;
- trouble intestinal chronique.
Avec le psoriasis, le risque de dépression grave et de maladie mentale augmente de deux à trois fois. La maladie n'est pas transmissible et n'est pas contagieuse, mais les personnes présentant un défaut cutané évitent souvent les relations personnelles et ont honte de leur propre corps. Ils rejettent consciemment la vie intime et la visite de lieux intéressants. Une attitude biaisée face au problème réduit le cercle d'amis au minimum.
Principaux symptômes et signes du psoriasis
Un dermatologue expérimenté peut facilement distinguer les manifestations de la maladie des autres dermatites. Plusieurs taches apparaissent sur le corps, qui ressemblent davantage à une éruption cutanée. Leur diamètre augmente rapidement, atteint 7 à 8 cm et commence à se décoller. Si le psoriasis n’est pas traité, les zones enflammées couvrent jusqu’à 50 à 60 % du corps.
Les signes suivants permettent de distinguer les plaques psoriasiques du lichen ou des allergies :
- Ils ont des bords nets, sont légèrement épaissis et dépassent au-dessus de la peau, provoquant un léger gonflement et une rougeur. Les écailles sont claires, presque argentées.
- Les particules pelées sont facilement grattées de la surface, laissant la surface comme recouverte de cire.
- Après avoir retiré les squames enflammées, vous remarquerez un mince film rouge de nouvelles cellules qui brille à la lumière.
- Lorsque l'on tente de décoller le film, des gouttes de sang apparaissent (phénomène d'Auspitz).
Ce sont les principaux signes du psoriasis qui sont utiles à l’autodiagnostic. Les premières manifestations s'observent à l'endroit où les vêtements sont frottés, après des écorchures ou des brûlures thermiques et ressemblent à des plaies non cicatrisantes. Cependant, il existe plusieurs manières de placer des papules sur le corps du patient :
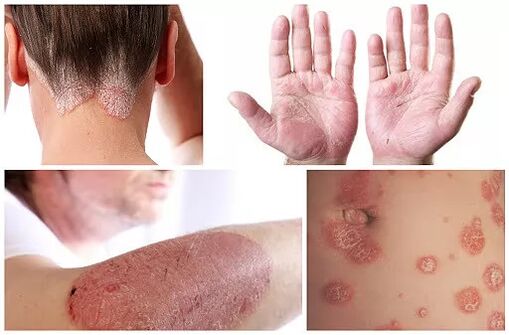
- Dans mes bras. Des lésions plus petites peuvent être localisées sur les doigts et recouvrir les coudes de croûtes. Dans de rares cas ou dans des formes avancées, le processus affecte l'avant-bras.
- Sur la tête. La forme la plus courante est diagnostiquée lorsque des particules et des croûtes se forment sur le cuir chevelu. L'inflammation commence à l'arrière de la tête et se déplace progressivement derrière les oreilles, accompagnée d'une sensation de brûlure et d'une desquamation sévère qui ressemble à une couronne.
- Sur le corps. De petites plaques en forme de larme recouvrent généreusement le ventre, les cuisses et le dos. Le problème survient souvent après avoir traité des infections avec des antibiotiques.
- Sur la paume et la plante des pieds. Le psoriasis palmoplantaire commence par quelques petites plaques mais évolue rapidement vers de vastes zones recouvertes d'une peau blanchâtre. Parfois, des croûtes qui démangent n'apparaissent qu'entre les doigts.
- Au visage. Forme rare, localisée sur la peau fine des paupières, autour des lèvres, avec des éruptions cutanées sur les joues.
On a récemment constaté une augmentation du nombre d'enfants dont le psoriasis apparaît bien avant la puberté. Chez les bébés, les premières papules sont cachées dans les plis cutanés de l’aine, des aisselles et du cou. Ils démangent et provoquent un inconfort et une perte d’appétit. Les parents la confondent souvent avec une manifestation de dermatite atopique.
Types et formes de la maladie
Le psoriasis est classé séparément selon ses signes et manifestations caractéristiques. La séparation par forme permet d'identifier correctement la cause principale de la maladie et de sélectionner une méthode de traitement :
- Simple, tabulaire ou vulgaire. La variante classique apparaît avec un grand nombre de plaques sur la peau. Ils sont couverts d'écailles argentées, muent abondamment, démangent et peuvent saigner lorsqu'ils sont grattés. Ils fusionnent souvent en une seule grande formation sur le dos, le ventre ou les jambes. Caractérisé par des rechutes régulières et des complications articulaires.
- Tacheté ou en forme de larme. De nombreux petits points d'un diamètre ne dépassant pas 1,5 cm dépassent sur le corps. Ils ressemblent à une éruption cutanée et sont rarement localisés sur le visage et les mains. Lorsqu'on frotte contre les coutures, les vêtements se détachent souvent, laissant une peau ouverte et enflammée qui s'infecte par une infection secondaire.
- Pustuleux. Une forme complexe affectant jusqu’à 30 à 50 % du corps. Une exacerbation s'accompagne d'une hypertrophie des ganglions lymphatiques, d'une forte fièvre et d'une exacerbation des maladies internes et nécessite des soins médicaux hospitaliers. Il est divisé en types Tsumbusha localisés et généralisés.
- Exsudatif. Une des formes les plus graves. Elle survient chez des patients atteints de pathologies endocriniennes et se développe dans le contexte du diabète. En plus de l'exfoliation, les plaques sécrètent de grandes quantités de liquide inflammatoire. Ils sont saturés d'exsudat, se transforment en une croûte dense et provoquent une douleur intense à une personne lorsqu'ils sont touchés ou manipulés.
- Parapsoriasis ou maladie de Broca. Les symptômes sont similaires, mais les plaques rappellent davantage des plaques d'eczéma, n'ont pas d'effet film ni d'éclat cireux et ne libèrent pas de gouttes rouges après leur retrait. Peut être accompagné de fièvre, de faiblesse et de détérioration de la santé.
- Inverse ou vice versa. 1% des personnes reçoivent un diagnostic de forme rare. L'une des manifestations est considérée comme une pigmentation foncée au niveau des aisselles et des plis de l'aine, qui ne provoque pas une forte desquamation au début.
Au fur et à mesure que la maladie progresse, le psoriasis séborrhéique peut rejoindre les maladies citées ci-dessus. Cette forme est diagnostiquée lorsque des plaques qui démangent apparaissent sur le cuir chevelu. Elle se développe rapidement, s'étend au front et touche le visage. Les patients la confondent avec la séborrhée ordinaire en utilisant un shampooing spécial. Mais à l'examen visuel, il n'y a pas d'éclat gras et de sécrétions sébacées abondantes, la peau est sèche, les squames brillent à la lumière.
Les médecins distinguent séparément le psoriasis des ongles et l'onychodystrophie. Elle s'apparente à la forme vulgaire et se produit avec des rechutes fréquentes. Survient chez 90 % des patients atteints de rhumatisme psoriasique. Elle ne survient que chez 7 % des enfants mais est difficile à traiter. Les symptômes comprennent le pelage du panneau, l'apparition de taches blanches, de bosses et un délaminage important.
Stades du psoriasis
En pratique clinique, la maladie comporte plusieurs stades. Ils diffèrent par la gravité des symptômes, les manifestations et la nature de l'évolution. Par ailleurs, de nombreux experts décrivent la maladie initiale qui survient chez de nombreux patients avec une inflammation latente semblable à une dermatite ou à un lichen commun.
Aux premiers stades, l’éruption cutanée est presque invisible. Parfois, il y a une légère desquamation des coudes ou des pieds, mais cela ne provoque aucune gêne. La sensation de brûlure disparaîtra après l'application d'une crème hydratante ou d'une lotion. Les taches sont de petit diamètre et ne sont pas préoccupantes.
Lors du diagnostic, la classification suivante des stades du psoriasis est utilisée :
- Aigu ou progressif. Les taches augmentent sensiblement en taille et se couvrent de particules sèches de l'épiderme. Le patient s'inquiète de fortes démangeaisons, de brûlures, d'irritations et de gonflements de la peau au site de l'éruption cutanée. Une bordure rouge apparaît autour des badges.
- Scène stationnaire. Aucune nouvelle croissance n'apparaît, mais la maladie progresse et affecte négativement les articulations et les organes internes. Les sensations désagréables s'accentuent, les plaques se fondent en grandes taches sur le corps et apparaissent sur la tête, les ongles et la plante des pieds. La peau semble enflammée, la desquamation de la peau et la mort cellulaire ne s'arrêtent pas.
- Régression ou solution. Les symptômes du psoriasis diminuent et disparaissent progressivement. Les taches rouges se dissolvent, laissant des zones blanchâtres sur la peau. Le patient reprend son mode de vie habituel.
Pour sélectionner une méthode de traitement, une classification en étapes est nécessaire. Les médicaments les plus efficaces et les plus efficaces sont utilisés sous forme stationnaire lorsque le risque de dommages aux organes, systèmes et articulations internes est le plus grand. Par conséquent, la tâche des médecins est de soulager rapidement l'exacerbation et d'éliminer complètement les symptômes. La maladie ne peut pas être guérie, il est donc important de viser une régression à long terme.
Méthodes de traitement du psoriasis
Les médecins recommandent de commencer le traitement dès les premiers signes d'une exacerbation et de ne pas laisser la maladie évoluer vers des complications. Au stade initial, vous pouvez utiliser des agents non hormonaux, compléter le cours avec un régime spécial et des recettes folkloriques. Il est important d'exclure les facteurs qui ont déclenché une nouvelle vague de psoriasis : stress, tabagisme, surmenage, manque de sommeil.
Traiter le psoriasis est une tâche difficile à tout moment. Souvent, le patient et le médecin doivent utiliser de nombreuses pommades, crèmes et formulations à la recherche d'une thérapie efficace. Il ne suffit pas d'éliminer rapidement les manifestations externes de la maladie : il faut s'assurer qu'une inflammation interne et des lésions articulaires ne se produisent pas et prévenir le développement de l'arthrite.
Thérapie médicamenteuse
Le traitement de toute forme de psoriasis commence par l’utilisation de remèdes externes. Ils ont des principes actifs différents, diffèrent par leur composition et par le principe de leur effet sur l'épiderme.
Les préparations contiennent des vitamines, des minéraux et des huiles qui soulagent l'inconfort et améliorent la circulation sanguine dans les capillaires. Le zinc et l'acide phénolique offrent une protection supplémentaire contre les bactéries, préviennent les infections secondaires et assèchent les zones humides.
Si les lésions sont sévères et que les taches s'agrandissent, les médecins prescrivent des pommades hormonales. Les médicaments pour le traitement local sont sélectionnés individuellement après l'examen, en tenant compte de l'âge du patient, de ses caractéristiques de santé et des éventuelles contre-indications.
Les pommades et crèmes contiennent des hormones synthétiques qui agissent sur les récepteurs cutanés et ralentissent le processus de régénération perturbé. L'inflammation disparaît progressivement, les cellules sont produites plus lentement et les zones recouvertes d'un film guérissent. Les médicaments peuvent contenir des glucocorticoïdes. Cependant, ils présentent un certain nombre d'inconvénients sérieux :
- De nombreux médicaments hormonaux sont contre-indiqués pour le traitement des enfants de moins de 2 ans, pendant la grossesse et l'allaitement.
- Il est nécessaire de respecter strictement la posologie et de suivre les instructions.
- Ils se caractérisent par un prix élevé.
L'utilisation de pommades hormonales n'est autorisée que sous contrôle médical. Les composants actifs peuvent pénétrer dans le sang, affecter le cortex surrénalien et supprimer la production de cortisol. En cas de surdosage ou d'utilisation prolongée de médicaments, le traitement doit être arrêté progressivement avec une réduction quotidienne de la dose.
Lors des exacerbations saisonnières du psoriasis, des médicaments destinés à renforcer l'immunité et des complexes vitaminiques peuvent être utilisés. Ils stimulent l'organisme de l'intérieur, éliminent la dysbiose et les carences en vitamines et accélèrent la cicatrisation cutanée. La tâche principale de ces compositions est :
- élimination des toxines;
- soutien des tissus articulaires;
- améliorer le bien-être;
- accélération du métabolisme;
- Nettoyer le foie.
Pour le psoriasis, il est recommandé d'utiliser des agents qui renforcent l'effet de l'alimentation, déclenchent le nettoyage des tissus et des intestins et soutiennent la défense immunitaire. Selon la forme de la maladie, ils sont utilisés à un stade progressif ou pour prévenir les rechutes sous forme d'injections ou de comprimés.
Le psoriasis survient souvent dans des situations stressantes. Pour éliminer le facteur provoquant, les médecins sélectionnent des immunosuppresseurs. Ils normalisent le sommeil, réduisent l'irritabilité et l'anxiété et arrêtent le processus inflammatoire.
Les immunosuppresseurs soulagent les tensions et calment les récepteurs cutanés irrités. Ils soulagent les brûlures et les démangeaisons et ont également un effet antirhumatismal. Ils lient et éliminent les substances qui affectent les articulations, réduisant ainsi la douleur et la gravité des sensations lors d'une exacerbation. Ils ne sont pas utilisés à la maison et nécessitent un dosage strict.
Dans le traitement du psoriasis, les absorbants se distinguent parmi les remèdes traditionnels. Ce sont des médicaments spéciaux qui absorbent les toxines et les produits de dégradation présents en grande quantité dans le sang et les intestins lors d'une exacerbation. Cela réduit le risque de développer un rhumatisme psoriasique et des troubles digestifs et accélère le nettoyage des plaques cutanées.
L'avantage des absorbants est qu'ils sont inoffensifs pour le corps et peuvent donc être utilisés pour le traitement médical des maladies chez les enfants. Ils sont utilisés dans le retrait des principes actifs biologiques et des crèmes hormonales et réduisent la concentration d'hormones de synthèse dans le sang.
Remèdes chinois contre le psoriasis
Les préparations à base de plantes chinoises se sont révélées efficaces dans le traitement complexe de l'inflammation. Les médecins recommandent de les utiliser après une cure de pommades hormonales pour la détoxification et la guérison. La plus haute qualité selon les avis des patients :
- Lotion au fluor, phénol, acide acétique, bornéol et extraits de plantes.
- Une pommade chinoise qui pénètre rapidement dans la peau sans hormones et la sature d'extraits de prunellier, de lichen, de rhubarbe et de champignon fulin.
- Agent hormonal prescrit en phase aiguë pour soulager l'inflammation, la desquamation et les démangeaisons. Contient des glucocorticostéroïdes, de la vaseline, de la stéarine et de l'huile mentholée. Approuvé pour le traitement de la peau du visage.
- Pommade bon marché à base de matières premières naturelles. Se compose d'extraits de menthe, d'échinacée et de trèfle additionnés de venin de scorpion.
- Un remède populaire pour le traitement du psoriasis vulgaire. Élimine les démangeaisons dues à la teneur en curcuma, huile de bois de santal, neem et tulsi.
- Le savon au soufre à l'extrait d'aloès, à l'huile d'olive et de palme hydrate, rétablit l'équilibre lipidique et cicatrise les plaies.
- Une pommade contenant des extraits de sophora, de houx, de liège, d'écorce de mûrier et un antiseptique. Utilisé 2 fois par jour pour les exacerbations.
- Une crème sûre venue de Chine, enrichie du jus de Sophora japonica et de racine de frêne, soulage la sécheresse, la desquamation et les démangeaisons. Peut être appliqué sur le visage et le cuir chevelu.
Avant un traitement avec des médicaments en provenance de Chine, vous devez absolument effectuer un test d'allergie : certains composants végétaux en concentrations élevées provoquent une irritation, une aggravation et aggravent les symptômes.
Méthodes traditionnelles
Il existe différentes méthodes pour traiter le psoriasis. Une fois le processus aigu atténué, la thérapie peut être complétée par des remèdes populaires. En cas d'exacerbation, des recettes à base d'huile solide médicamenteuse sont souvent utilisées :
- Mélangez à parts égales du miel liquide et de la graisse, ajoutez de l'écorce de chêne moulue et un œuf cru. Le mélange obtenu est appliqué sur le corps deux fois par jour.
- Dans un bol propre, mélangez 2 cuillères à soupe de graisse et de crème pour bébé et ajoutez un peu d'huile d'argousier. Traitez les zones enflammées avec le produit matin et soir.
Pour traiter le psoriasis, vous pouvez prendre des bains avec l'ajout d'ingrédients utiles : bicarbonate de sodium, sel marin, décoction d'avoine, térébenthine. Le dernier composant, à base de résine de pin, soulage l'inflammation, améliore la circulation sanguine, apaise et tonifie la peau. L'amélioration nécessite jusqu'à 15 procédures avec une pause de 1 à 2 jours.
Méthodes alternatives
En plus des médicaments, le patient peut se voir proposer une luminothérapie ou une photochimiothérapie PUVA. Dans 90 à 95 % des cas, il est possible d'améliorer considérablement l'état de la peau et d'arrêter le processus. La thérapie est utilisée sous les formes suivantes :
- exsudatif;
- vulgaire;
- palmoplantaire.
L’utilisation de PUVA est efficace pour les lésions du cuir chevelu. L'irradiation par ondes lumineuses est effectuée en 5 à 6 procédures à basse fréquence inoffensive pour le corps. Parmi les méthodes alternatives qui se sont révélées efficaces contre le psoriasis :
- photothérapie sélective;
- vague étroite;
- thérapie par la boue;
- Plasmaphérèse.
Pour réduire les zones enflammées, la boue est recommandée, appliquée sous forme d'applications ou prise en bain. Les composés les plus efficaces sont extraits sur les rives de la mer Morte et dans les stations balnéaires de Kuyalnik. Ils contiennent des minéraux qui apaisent et régénèrent la peau.
Prévention du psoriasis
Une bonne nutrition est un moyen important de prévenir l’exacerbation et la rechute de la maladie. Le régime Pegano, spécialement élaboré par un médecin, permet de réduire les niveaux d'allergènes, d'éliminer les intoxications et de prévenir la dysbiose. Ses grands principes :
- Jusqu'à 70 à 80 % de votre alimentation doit être composée d'aliments alcalinisants (fruits et légumes).
- Seulement 20 à 30 % de l'alimentation devrait être composée d'aliments qui augmentent l'acidité (viande, céréales, poisson, lait entier).
- Les aliments gras et contenant des glucides, le café, les boissons gazeuses sucrées et l'alcool sont totalement exclus.
- Tous les plats doivent être cuits à la vapeur, bouillis ou cuits au four sans huile.
- Prenez vos repas en petites portions pour ne pas surcharger les intestins.
Pour prévenir le psoriasis, il est important d’arrêter de fumer et de boire de l’alcool. Il est nécessaire de surveiller quotidiennement le nettoyage intestinal et de boire plus d'eau propre, sans gaz ni additifs.
Réponses aux questions fréquemment posées sur le psoriasis
Peut-on contracter le psoriasis ?
C'est le premier malentendu qui affecte négativement la communication avec les patients. En fait, la maladie est uniquement liée au fonctionnement du système immunitaire et aucun virus ne se transmet par contact. Vous pouvez toucher la peau du patient en toute sécurité, porter ses vêtements ou ses chaussures.
Peut-on nager pendant une exacerbation ?
Les médecins recommandent des bains quotidiens ou des douches chaudes, qui soulagent l'inconfort et les brûlures et réduisent la desquamation. La procédure peut être complétée par un bain dans une solution de sel marin ou d'amidon ou par un traitement des plaques avec des applications de boue.
Est-il possible de guérir complètement le psoriasis ?
À ce jour, il n’existe aucune méthode de traitement du psoriasis qui puisse soulager complètement le patient du problème. Il s’agit d’une maladie chronique et incurable qui revient fréquemment et qui nécessite une prévention constante. Avec une bonne nutrition, un régime alimentaire et un mode de vie sain, il n'est possible que de réduire le nombre d'exacerbations et de réduire la gravité de l'évolution.
Les causes et les caractéristiques du psoriasis sont activement étudiées par les médecins de différents pays. De nombreuses méthodes de traitement ont été développées qui donnent de bons résultats mais ne garantissent pas une guérison complète. En cas d'exacerbation, il est nécessaire d'associer traitement médicamenteux, médecine traditionnelle et désintoxication et de suivre un régime strict.






















